自治医科大学医学部同窓会報「研究・論文こぼれ話」その33 同窓会報第88号(2019年4月1日発行)
「症例報告 vs 原著論文」
自治医科大学産科婦人科学講座 松原茂樹(東京2期)

2010年にCRSTを創設した。CRST構成員は181名、支援研究・論文が117件、論文アクセプト54編(うち、それが学位論文につながったのが7件)になった(2019年2月時点の概数)。CRST構成員皆様に心から感謝申しあげる。この先、CRSTが永続し、そこから世界的研究・論文がでると信じている。CRST成功の鍵は「好きな者が善意で集結し、貢献度に応じて共著者になり、お金が動かないこと」だと思う。「好きなこと」だから長く続いた。CRSTを通じて昇進しようとか、論文数を増加させようなど「雑念」が入ると頓挫する。今回は症例報告の意義について書く。
症例報告は価値が低い?
「症例報告は原著より価値が低い」と考えている研究者が多いように思う。実は私もそうだった。1985年に電顕細胞化学研究を始め2004年までの19年間に、産婦人科臨床をしながら、電顕細胞化学の筆頭英文原著を43編書いた。2004年まで、筆頭英文症例報告はゼロである。「症例報告なんて」との気持ちが当時はあった。
2002年に産科担当教授になり、分野全責任を負い、1例1例を徹底的に検討するようになった。2006年に「産婦人科ガイドライン作成委員」になり、産科全分野の未解決点が認識できた。この頃、症例報告の重要性に気付き、以降多数の症例報告を書いた。まずは第1報告を「症例報告」の形で書き、当該事項について新規観点を発見するたびに繰り返し書き、最後に原著論文にした。具体例を示して、症例報告の重要性を論じたい。
産科大出血を制したコロンブスの卵:B-Lynch縫合
産科は「大出血」との勝いである。分娩後に子宮筋は収縮し、動脈を締め上げて自然止血する。これが不十分だと大出血する。これが弛緩出血である。どうするか? 1手を膣内に1手を腹上において(双手圧迫)、体の「内外から」子宮を前後に圧迫する。こうすると、「子宮前後壁が密着して」「出血余地がなくなって」止血する。数百年続いた方策である。
数百年来のこの手法に英国の一般病院医師、B-Lynchが終止符を打った。彼は「症例報告」で、 B-Lynch 縫合を報告し、産科出血治療学の歴史を変えた。コロンブスの卵で、「子宮の前後壁を糸で縫合してしまう=子宮圧迫縫合:uterine compression suture」(図1)(1)。双手圧迫の「手」を「糸」に替えただけである。B-Lynchは1992年にこれを開始し1997年に5例蓄積できた時点で発表した。
話がそれるが、同僚の谷野均先生は1992-96年頃に、自治医大関連病院で「糸で子宮を押さえて止血する」方策、すなわち子宮圧迫縫合原型(アイデア)を複数例に行い、私もこの手術に入っていた(2)。この方策の先進性を見抜く眼力が当時の私にあり、B-Lynchよりも1週間でも先に「症例報告」書いていたら、現在のB-Lynchの名声は、当方に帰していたかもしれない。後の祭りである。だがこれが、次に述べる新規手術法開発につながる。
Matsubara-Yano法の開発
B-Lynch法はその後普及し「弛緩出血への福音」とみなされたが、欠点が複数ある。私たちは、1992-96年頃施行の原型を発展させた新規方策Matsubara-Yano法(MY法)を2009年に発表した(3)。8例の「症例報告:case series」である(図2)。一見するとB-Lynchとあまり変わらないように見えるかもしれない。細かい産科事項ははしょるが、MYはB-Lynchの欠点を克服している。
MYがB-Lynchよりも優れていると信じたので、その後は、MY関連の新機軸を次々に打ち出し、すべて英文にした。多くは「症例報告」の姿を借りた。「針を工夫」し論文化した(4)。予防的MY適応例を発見した(5)。2013年には子宮圧迫縫合を総説にまとめた(6)。縫合糸を抜糸できる具体的アイデアを世界初で示した(7,8)。この手法は1年遅れで中国の研究者に「先に実行」されてしまったが(9)、アイデアは当方が先だと認められた。PubMedで”uterine compression suture”と引くと217件ヒットするが、うち20編は私たちが書いた。2018年には、自験例50例(世界最大数)をまとめた原著論文を出し、一区切りつけた(10)。最初にMYをしたのが、2000年頃、最初のMY症例報告が2009年。とすると、施行から、あるいは第1症例報告から、それぞれ、18年、9年。原著完成までに、これだけの年月を要した。原型を考えた1992-1996年からだと26年かかった。
症例報告と原著との関係
長大な症例報告(full length case report)を無理に書く必要はない。症例報告は、「一瞬芸」でいい。最終的決定版原著を遠い将来に見据えて、新規工夫のたびに、当該テーマについて簡潔な症例報告を書いていく。opinion, brief, letterなどのくくりを使って「症例報告の姿を借りて」もよい。この場合、「新規発見」「追加的新機軸」がないと症例報告を重ねて書くことはできない。duplicate publicationになってしまう。だが、新規方策(今回例示ではMY)を思いつくと、次々に改良点・適応拡大・病態生理への考察がでてくる。長期予後まで観察した時点で原著を書く。
Williams産科学教科書(産科学バイブル)最新25版において世界を代表する5つのuterine compression sutureが記述されており、そのうちの1つにMYは食い込んだ。5つの方策いずれもが、その「第1報告」は症例報告である。症例報告が医学史を変えていく。
まずは症例報告を書いて第1発見者の地位を得ておく
「重厚な原著を書けるだけの症例が集まるまで、論文を書かないでおく」のは避けた方が良い。もちろんテーマによっては、そうしないと論文自体書けない場合もあるのだが、そのような特殊な場合を除き、まずは症例報告で第1発案者は自分だと明示しておき、その後で原著をじっくり書くのがよい。B-Lynchが1992年にB-Lynch法を思いつき、5例集積する1997年まで発表しなかったのは不思議だ。この間に別の誰かが同様アイデアを発表していたら、B-Lynchの名前は歴史に残らなかった。臨床医の考える「新機軸」は似てくる。「今」考えたそのアイデア・手技・手術は、世界のどこかで別の誰かが考えている。アイデアが臨床に有用だと信じたら、その日のうちに論文ラフ、あるいはせめてone sentence conclusionだけは書いておいた方がいい。
手技でなくても状況は同じ:仮性動脈瘤を例に
手技でなくても同様である。1例を示す。子宮動脈仮性動脈瘤(uterine artery pseudoaneurysm)という産後出血をきたす疾患があって、難病・奇病の類いとみなされていた。私たちはその疾患の持つ「新規性」に2010年に気付き、以後、「異なる新規性」を示した症例をすべて症例報告の形で英文化した。50例を集積できた時点で原著を書いた。この疾患はcommon diseaseであること、その機序・治療・予後などを示した。この疾患についてのPubMed掲載175論文のうち、当方からの論文が27編ある。無理に沢山の症例報告を書いたわけでなく、どこが新規なのかを考えるように習慣付けたら、「書かずにいられぬ」例が次々にでてきた。
症例報告 vs. 原著
原著と症例報告とに優劣はない。原著だろうが症例報告だろうが、臨床医の目から見て「有用なもの」「患者の役に立つもの」が良いものである。 論文は思考力・言語力・表現力、そして人間力の集大成だと思う。論文には完全なものはない、果てがない。いつか、名短編小説のような、短い、姿のきれいなものが書ければと願っている。良いものは単純で姿が美しい。
文献
1. B-Lynch C, et al. The B-Lynch surgical technique for the control of massive postpartum haemorrhage: an alternative to hysterectomy? Five cases reported. Br J Obstet Gynaecol. 1997;104:372.
2. Matsubara S. Re: The Hayman uterine compression suture. BJOG. 2015;122:1715.
3. Matsubara S, Yano H, et al. Uterine compression suture against impending recurrence of uterine inversion immediately after laparotomy repositioning. J Obstet Gynaecol Res. 2009;35:819.
4. Yano H, Kuwata T, Kosuge S, Matsubara S. A long curved needle with a large radius for uterine compression suture. Acta Obstet Gynecol Scand. 2013;92:988.
5. Matsubara S, Baba Y. MY (Matsubara-Yano) uterine compression suture to prevent acute recurrence of uterine inversion. Acta Obstet Gynecol Scand. 2013;92:734
6. Matsubara S, Yano H, Ohkuchi A. et al. Uterine compression sutures for postpartum hemorrhage: an overview. Acta Obstet Gynecol Scand. 2013;92:378.
7. Matsubara S. New prophylaxis methods for adverse events of uterine compression sutures: removing compression threads. Acta Obstet Gynecol Scand. 2014;93:1069.
8. Matsubara S. Re: removable uterine compression sutures for postpartum haemorrhage. BJOG. 2015;122:755.
9. Zhang ZW, et al. Removable uterine compression sutures for postpartum haemorrhage. BJOG. 2015;122:429.
10. Takahashi H, Baba Y, Usui R, Suzuki H, Horie K, Yano H, Ohkuchi A, Matsubara S. Matsubara-Yano suture: a simple uterine compression suture for postpartum hemorrhage during cesarean section. Arch Gynecol Obstet. 2019;299:113.
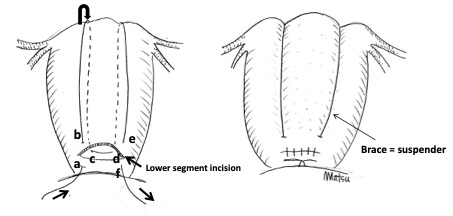
図1 B-Lynch縫合
縫合糸1本だけで子宮を前後に縫い合わせる。a→fの順に運針するが、パニック的大出血時に、この運針をするのは難しい。糸が1本で長く、その締めつけ加減が難しい。子宮切開(赤ちゃんを取り出した切開部)を縫わないでおいて、運針する。完成した状態は「子宮が吊りバンド(brace)をした」様に見えるからB-Lynch brace sutureとも呼称される
(文献6から松原原図)。
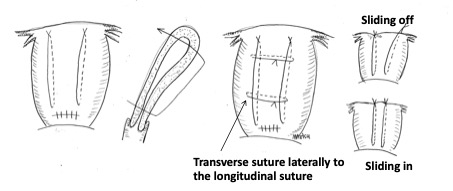
図2 Matsubara-Yano (MY)縫合
(次号は、自治医科大学公衆衛生学 阿江竜介先生(兵庫26期)の予定です)
戻る 次へ